Anatomía del Disco Intervertebral
El disco intervertebral está formado por un anillo fibroso constituido por fibras de colágeno de gran resistencia, que se insertan en los cuerpos vertebrales adyacentes, uniendo las vértebras. Constituye el armazón del disco y contiene en su interior el núcleo pulposo, una zona gelatinosa e hidratada cuya función principal es absorber impactos y amortiguar la compresión entre las vértebras.
Funciones del Disco Intervertebral
- Mantener la unión entre los cuerpos vertebrales.
- Permitir y limitar la movilidad de flexión, extensión, rotación y distracción.
- Amortiguar fuerzas de compresión y flexión de la columna vertebral gracias al núcleo pulposo
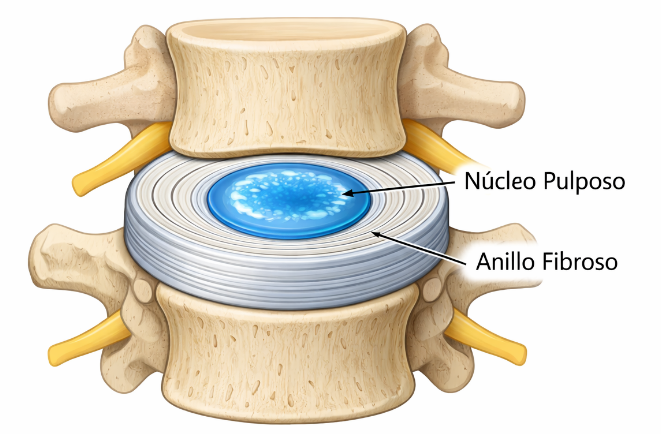
Esquema de un disco intervertebral entre dos vértebras lumbares mostrando núcleo pulposo y anillo fibroso.
¿Qué es una Hernia de Disco Vertebral?
Una hernia de disco ocurre cuando el anillo fibroso pierde su capacidad de contención del núcleo pulposo, que se desplaza a través de él. La región posterior del disco es la más frágil, por lo que la mayoría de las hernias se producen en esa zona, invadiendo el canal raquídeo y, en casos voluminosos o con canal estrecho, comprimiendo médula espinal y raíces nerviosas.
¿Qué es una raíz nerviosa?
La raíz nerviosa está formada por diferentes tipos de neuronas:
- Neuronas motoras, que transmiten estímulos desde la médula espinal hacia los músculos, permitiendo el movimiento.
- Neuronas sensitivas, que recogen la sensibilidad cutánea de regiones específicas llamadas metámeras.
- Neuronas propioceptivas, que informan sobre la posición de tendones y articulaciones, participando en los arcos reflejos y el equilibrio.
Cada raíz nerviosa se origina dentro del canal raquídeo y sale lateralmente a través de los agujeros de conjunción, delimitados por pedículos, disco intervertebral, cuerpo vertebral, facetas articulares y ligamentos. Las raíces cervicales y lumbosacras se agrupan en los plexos cervical y lumbosacro, de donde emergen los nervios periféricos que inervan brazos y piernas.
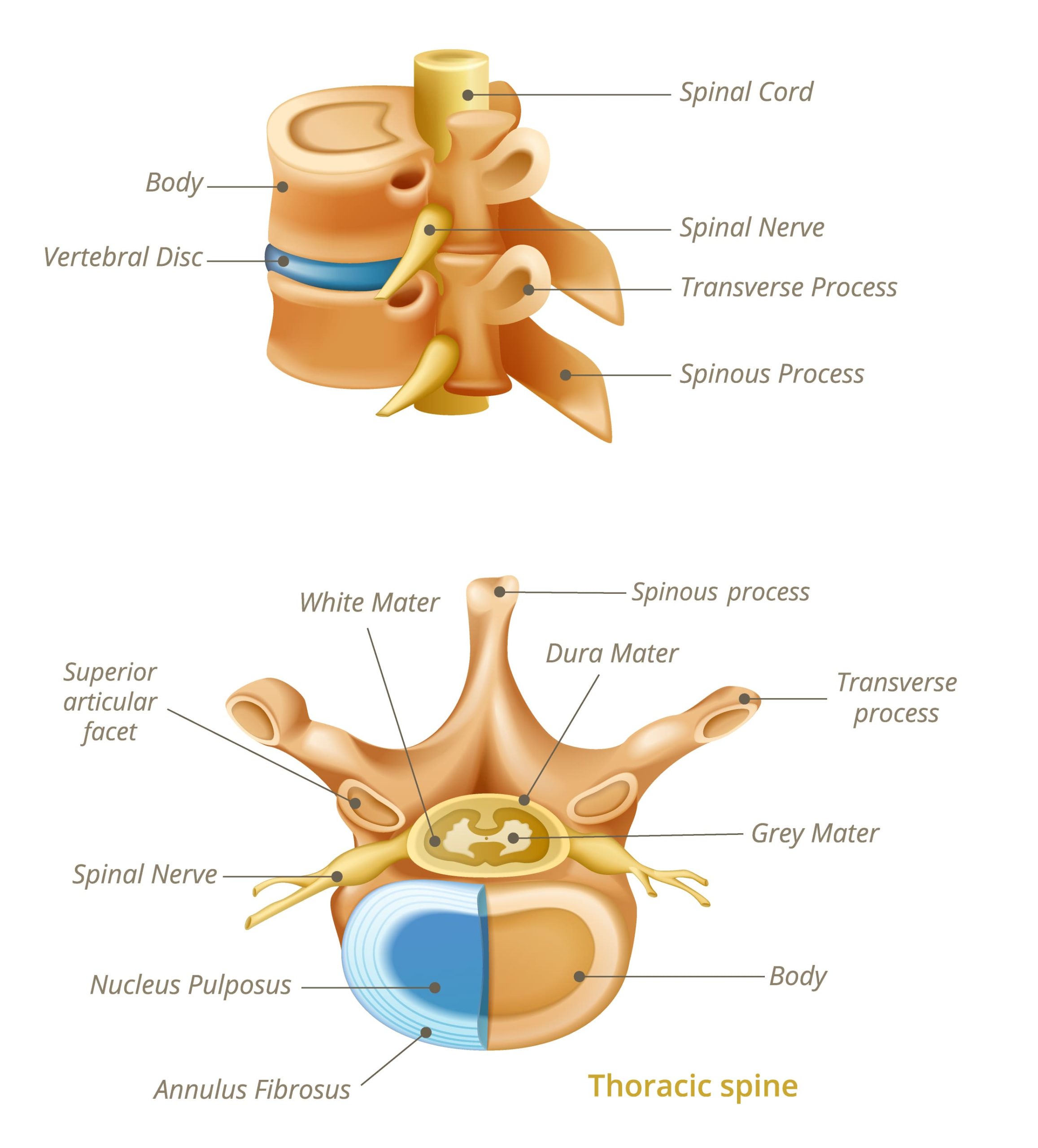
Anatomía de vértebras y raíces nerviosas
Síntomas de una Hernia de Disco Vertebral
Los síntomas de una hernia de disco lumbar pueden clasificarse en dos grupos principales:
- Dolor local lumbar: originado directamente en el disco lesionado. Se caracteriza por dolor lumbar persistente, que se intensifica con la actividad física y la flexión de la columna.
- Dolor radicular: consecuencia de la compresión e irritación de la raíz nerviosa adyacente al disco herniado. En estos casos, el dolor se irradia hacia el muslo y la pierna del mismo lado de la lesión, y puede acompañarse de hipoestesia (adormecimiento) y disestesias (sensaciones desagradables, como ardor). La localización del dolor permite identificar el segmento vertebral afectado, ya que la distribución radicular sigue la metámera correspondiente al miembro inferior.
Ejemplos clínicos:
- Hernia L5-S1: dolor en la región posterior del muslo, gemelos y planta del pie; puede producir abolición del reflejo aquíleo y debilidad para la flexión plantar (dificultad para ponerse de puntillas).
- Hernia L3-L4: alteración sensitiva en la cara anterolateral del muslo, disminución o ausencia del reflejo rotuliano y debilidad en la extensión de la rodilla.
- Hernia L4-L5: dolor en la zona posterior del miembro inferior, afectación sensitiva en el dorso del pie y reducción de fuerza en la flexión dorsal del tobillo (dificultad para ponerse de talón).
Las manifestaciones más frecuentes incluyen dolor lumbar y déficit sensitivo. Sin embargo, cuando la hernia es voluminosa o la compresión nerviosa intensa, puede aparecer déficit motor por afectación de las fibras alfa, requiriendo descompresión urgente para evitar secuelas neurológicas permanentes. En casos graves con compromiso neuronal significativo, se pueden observar alteraciones en el control de esfínteres, dificultando la micción normal.

La hernia de disco cervical provoca dolor localizado en el cuello debido a la afectación directa del disco intervertebral. Este dolor puede inducir contractura de la musculatura cervical y rectificación de la curvatura fisiológica (lordosis) de la columna cervical.
Cuando la hernia comprime raíces nerviosas adyacentes, el dolor se puede irradiar hacia el brazo y la mano, acompañado de alteraciones de sensibilidad en la metámera correspondiente.
Por ejemplo, una hernia C5-C6 puede provocar dolor y parestesias en la cara externa del antebrazo y el dedo pulgar. Frecuentemente, los pacientes sienten alivio al elevar y apoyar el antebrazo sobre la cabeza, ya que esta maniobra aumenta el agujero de conjunción y reduce la compresión nerviosa.
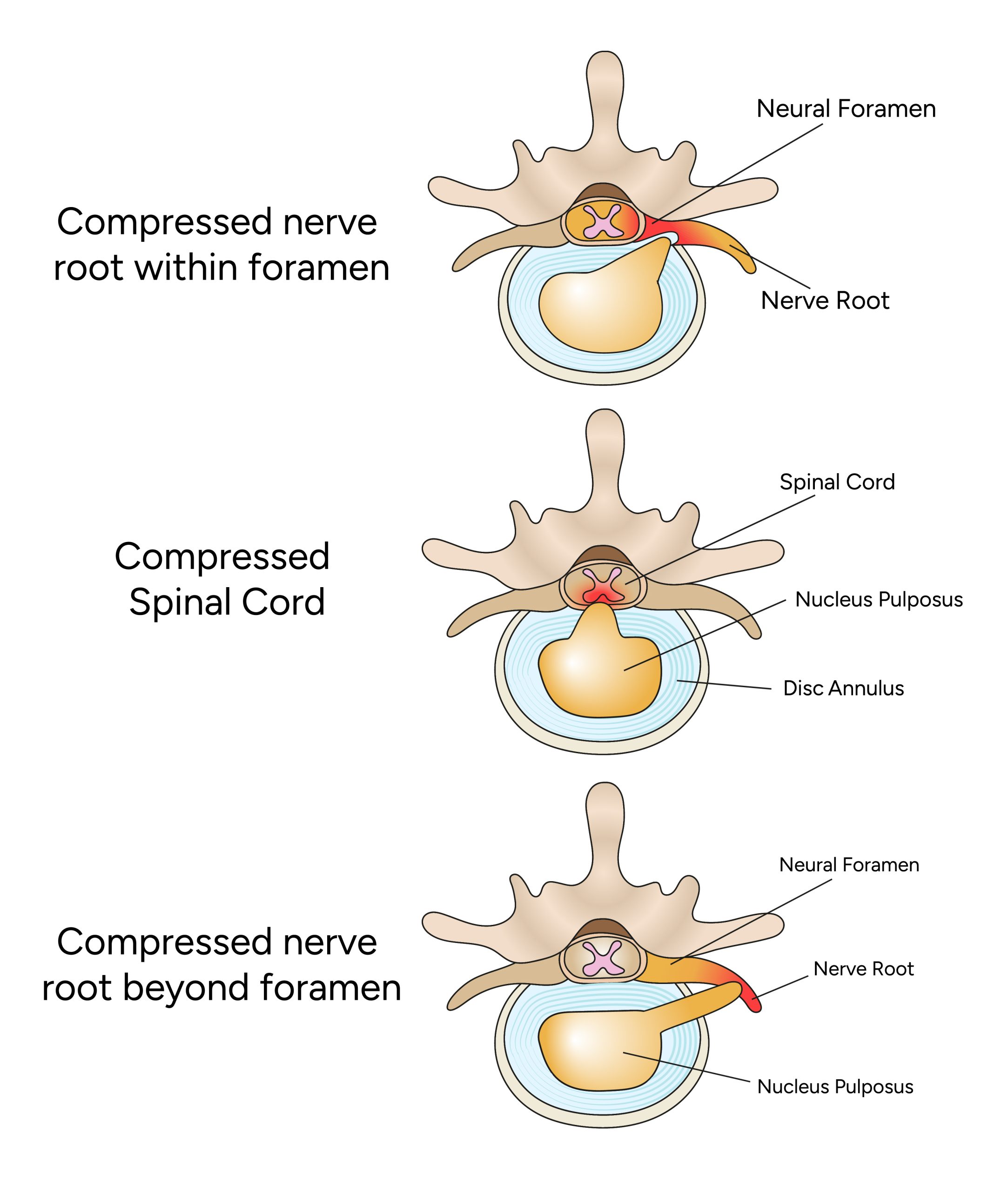
Anatomía de una hernia de disco lumbar
Si la hernia cervical es de gran tamaño, puede comprimir la médula espinal, provocando mielopatía cervical. En estos casos:
- Los reflejos osteotendinosos (bicipital, tricipital, rotuliano y aquíleo) se exacerban debido a la pérdida de la capacidad inhibitoria de la médula.
- Pueden aparecer reflejos habitualmente ausentes, como el de Hoffman en miembros superiores o el cutáneo-plantar extensor en miembros inferiores.
- Los síntomas incluyen pérdida progresiva de fuerza en brazos y piernas, dificultando actividades como subir escaleras o caminar. La fuerza de las manos también puede verse comprometida.

Las hernias de disco torácicas son menos frecuentes debido a la menor movilidad de la región dorsal de la columna. Normalmente, estas hernias no se deben a discos extruidos, sino a procesos de deshidratación, degeneración discal y formación de osteofitos, los cuales pueden comprimir la médula espinal o las raíces nerviosas dorsales.
La compresión radicular puede manifestarse como dolor irradiado en el costado, a nivel de la metámera afectada y del lado donde se localiza la hernia. En caso de estenosis del canal raquídeo, la médula puede comprimirse y desarrollarse mielopatía dorsal, provocando alteraciones en los reflejos, pérdida de fuerza y déficit sensitivo, similar a la mielopatía cervical, pero localizado por debajo del nivel de compresión.
El tratamiento quirúrgico en hernias dorsales consiste en la extirpación de osteofitos mediante abordajes posterolaterales u otros métodos, con el objetivo de eliminar la compresión sin manipular directamente la médula espinal.
Diagnóstico de la Hernia de Disco Intervertebral
El diagnóstico de una hernia de disco vertebral se basa en una evaluación clínica minuciosa, combinando la historia clínica detallada del paciente (anamnesis) con exploración física y estudios complementarios.
Anamnesis
La anamnesis es el primer paso y resulta fundamental para identificar la localización, intensidad y características del dolor. Se recaba información sobre:
- Inicio y evolución del dolor, incluyendo factores que lo provocan o alivian.
- Irradiación del dolor, hacia brazo o pierna, según se trate de hernia cervical o lumbar.
- Síntomas asociados, como parestesias (hormigueos), calambres, debilidad muscular o alteraciones en el control de esfínteres.
- Antecedentes médicos relevantes, que pueden influir en la patología: enfermedades neurológicas, reumatológicas, traumatismos previos o cirugías espinales anteriores.
Esta información permite orientar el nivel vertebral comprometido y distinguir entre dolor local y dolor radicular por compresión de la raíz nerviosa.
Exploración física
Tras la anamnesis, se realiza una exploración física completa, evaluando:
- Fuerza muscular en extremidades.
- Reflejos osteotendinosos, incluyendo bicipital, rotuliano y aquíleo.
- Sensibilidad cutánea en distintas áreas o metámeras correspondientes a las raíces nerviosas afectadas.
Además, se aplican maniobras específicas para detectar irritación radicular o afectación de otras estructuras:
- Maniobra de Lasegue: el miembro inferior se eleva en extensión, tensando la raíz nerviosa y reproduciendo el dolor radicular irradiado a la pierna.
- Signo de Bragard: consiste en realizar flexión dorsal del pie durante la maniobra de Lasegue, aumentando el dolor si la raíz está comprimida.
- Maniobra de Patrick (FABER): explora la articulación sacroilíaca mediante flexión, abducción y rotación externa de la cadera; genera dolor si existe inflamación en la articulación.
Pruebas radiológicas
Los hallazgos clínicos deben confirmarse mediante pruebas de imagen, esenciales para un diagnóstico preciso de la hernia de disco:
- Resonancia magnética (RM): herramienta principal para evaluar discos intervertebrales, su volumen, morfología, grado de deshidratación y compresión de raíces nerviosas o médula espinal.
- Tomografía axial computarizada (TAC) de raquis: útil para examinar estructuras óseas y, en menor medida, discos. Se reserva para pacientes con contraindicaciones para RM.
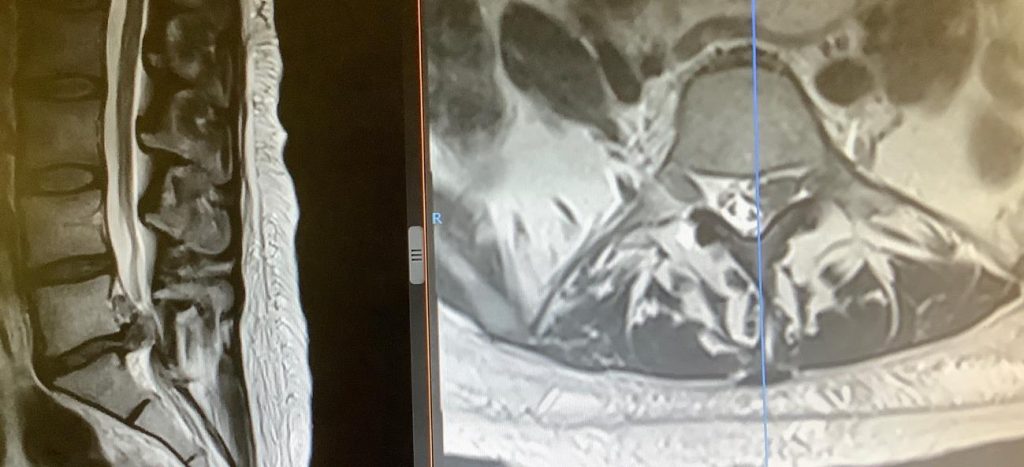
Técnicas neurofisiológicas
Para evaluar el funcionamiento de las raíces nerviosas y nervios periféricos, se emplean pruebas neurofisiológicas como:
- Electromiograma (EMG): mide la actividad eléctrica del músculo y detecta alteraciones en la inervación.
- Electroneurograma (ENG): analiza la conducción nerviosa, determinando amplitud y latencia de la señal.
Estas técnicas permiten identificar el nivel exacto de daño nervioso, confirmar la compresión radicular y orientar el tratamiento quirúrgico o conservador más adecuado.
Tratamiento de la Hernia de Disco Vertebral
El tratamiento de la hernia de disco vertebral puede clasificarse en conservador (médico) y quirúrgico, dependiendo de la gravedad de los síntomas y la presencia de compresión radicular o medular.
Tratamiento médico conservador
El tratamiento inicial suele ser conservador y tiene como objetivo aliviar el dolor, reducir la inflamación y mejorar la funcionalidad del paciente. Incluye:
- Reposo relativo, evitando actividades que aumenten la presión sobre los discos intervertebrales.
- Analgesia con medicamentos como paracetamol o metamizol, para controlar el dolor lumbar o cervical.
- Anti-inflamatorios esteroideos: dexametasona o metilprednisolona, especialmente en fases agudas con inflamación significativa.
- Una vez que el dolor agudo disminuye, los esteroides se reemplazan por antiinflamatorios no esteroideos (AINEs), como ibuprofeno o dexketoprofeno, que ayudan a controlar la inflamación y mejoran la movilidad.
Si el tratamiento médico no logra controlar los síntomas o estos persisten durante semanas, se considera necesario un tratamiento quirúrgico. Los casos con compromiso de esfínteres, déficit motor o alteración de reflejos requieren una intervención temprana para prevenir secuelas neurológicas permanentes.
Tratamiento quirúrgico de la Hernia de Disco
El tratamiento quirúrgico consiste en la extirpación de la hernia discal y la descompresión de las raíces nerviosas y/o de la médula espinal afectadas. La técnica se selecciona según la localización y el tamaño de la hernia:
- Abordaje posterior a través del espacio entre las láminas o arcos vertebrales.
- Técnicas disponibles:
- Endoscópica, mínimamente invasiva.
- Abierta asistida por microscopio, cuando la hernia es compleja o se requiere mayor control visual.
- En la mayoría de los casos, no se requiere fijación con tornillos, salvo en situaciones excepcionales.
- Abordaje anterior, utilizando técnicas microquirúrgicas.
- Se realiza la extirpación completa del disco afectado y la hernia, logrando la descompresión de la médula espinal y de las raíces nerviosas comprometidas.
- Tras la discectomía, se sustituye el disco por un implante:
- Artroplastia cervical: preserva la movilidad entre los cuerpos vertebrales.
- Artrodesis cervical: fusión de los cuerpos vertebrales, indicada en casos que requieren estabilidad adicional.
Ejemplos clínicos (casos tratados por Dr. Antonio López):
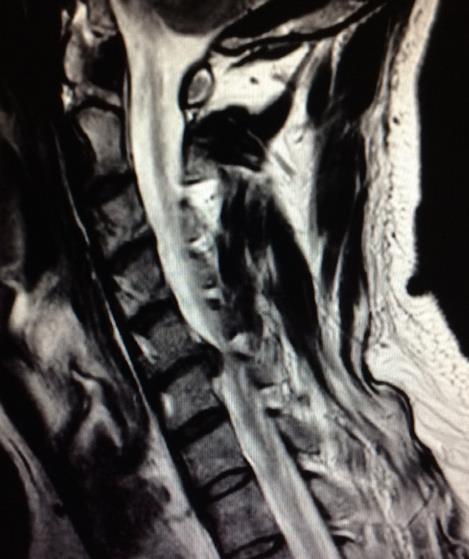
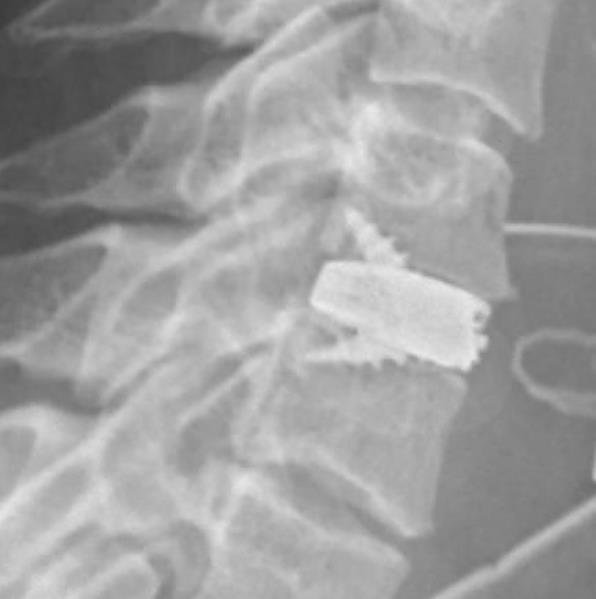
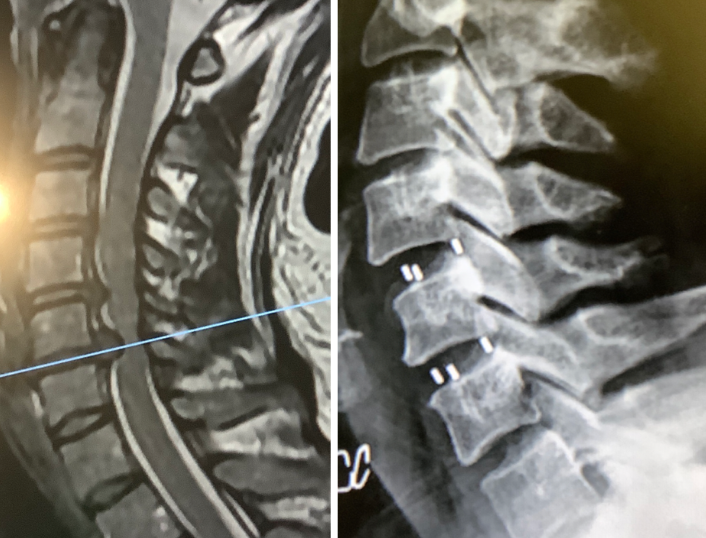
Riesgos del Tratamiento Quirúrgico
Aunque la mayoría de los pacientes experimentan mejoría rápida, existen riesgos inherentes a cualquier cirugía de columna:
- Fuga de líquido cefalorraquídeo por apertura accidental de la meninge, reparable mediante sutura y sellantes.
- Compresión temporal de la médula espinal, que puede provocar debilidad transitoria por debajo del nivel afectado.
- Complicaciones neurológicas, como déficit motor o sensitivo, aunque son poco frecuentes cuando la cirugía es realizada por un neurocirujano experimentado.
El riesgo de complicaciones graves se mantiene bajo con una evaluación preoperatoria adecuada y planificación quirúrgica meticulosa.
Postoperatorio tras la cirugía de Hernia de Disco
El postoperatorio suele ser rápido y con alta satisfacción del paciente:
- Ingreso hospitalario menor de 24 horas en la mayoría de los casos.
- Deambulación temprana tras la anestesia.
- Reincorporación laboral a las 2-3 semanas, dependiendo del tipo de actividad.
- Cuidados de la herida quirúrgica: lavado frecuente con agua y jabón o clorhexidina jabonosa, mantener cubierta y observar signos de infección.
Prevención de la Hernia de Disco Vertebral
Existen varias medidas efectivas para prevenir la hernia de disco vertebral y reducir el riesgo de dolor lumbar, cervical o dorsal:
- Mantener una buena postura: Adoptar una postura correcta al sentarse, pararse y levantar objetos ayuda a reducir la presión sobre los discos intervertebrales y protege la columna vertebral.
- Realizar ejercicio físico regular: Mantenerse activo y fortalecer los músculos del tronco y la espalda favorece la estabilidad de la columna y protege los discos intervertebrales de lesiones.
- Evitar el sobrepeso: Mantener un peso corporal saludable disminuye la carga sobre la columna vertebral y reduce el riesgo de degeneración y hernias de disco.
- Practicar técnicas de levantamiento adecuadas: Al levantar objetos pesados, se recomienda doblar las rodillas, mantener la espalda recta y evitar movimientos bruscos para prevenir lesiones discales.
Implementar estas estrategias de prevención contribuye a mantener una columna vertebral sana, evitando el desgaste prematuro de los discos y reduciendo la probabilidad de desarrollar una hernia de disco.

