Traumatismo de la Columna Vertebral: Tipos, Síntomas y Tratamiento
El traumatismo de la columna vertebral es una lesión frecuente que puede afectar a las vértebras cervicales, dorsales o lumbares y comprometer la médula espinal y las raíces nerviosas. Su diagnóstico temprano y tratamiento por un neurocirujano especialista en columna son esenciales para prevenir déficits neurológicos, aliviar el dolor y mantener la estabilidad estructural de la columna.
Causas del Traumatismo Vertebral
Las lesiones más frecuentes se producen por:
- Caídas desde altura considerable, que generan impactos directos sobre la columna.
- Movimientos de aceleración o desaceleración súbita, típicos de accidentes de tráfico.
- Traumatismos directos causados por objetos pesados o golpes penetrantes.
- Heridas penetrantes, producidas por arma blanca o de fuego, que afectan directamente estructuras vertebrales o medulares.
Las lesiones por estos mecanismos pueden comprometer tanto los elementos óseos como los ligamentos y músculos de la columna, generando inestabilidad mecánica y riesgo de daño neurológico.


¿Qué es un Traumatismo Vertebral?
Un traumatismo vertebral ocurre cuando un impacto daña las vértebras, ligamentos o discos intervertebrales, pudiendo provocar:
- Fracturas de cuerpos vertebrales, pedículos o articulaciones intervertebrales
- Luxaciones y dislocaciones vertebrales
- Inestabilidad mecánica de uno o varios segmentos
- Compresión de la médula espinal o raíces nerviosas
Esta inestabilidad incrementa el riesgo de déficits neurológicos progresivos si no se interviene adecuadamente.
Síntomas de un Traumatismo Vertebral
El síntoma más característico es el dolor local, que se intensifica con la movilización y disminuye en reposo. Otros signos importantes incluyen:
- Dolor cervical crónico y contractura muscular
- Intensificación del dolor en fracturas o distensiones ligamentarias
- Dolor irradiado por compresión radicular
- Pérdida de fuerza o sensibilidad en extremidades
- Alteraciones esfinterianas en casos graves
Síntomas de Lesión Medular por Traumatismo
Cuando hay compresión o daño medular, los síntomas dependen de la región y tipo de lesión:
- Pérdida de fuerza en músculos situados por debajo de la lesión
- Afecta miembros superiores e inferiores si la lesión es cervical, solo miembros inferiores si es dorsal
- Afectación de fibras sensitivas
- Pérdida de sensibilidad por debajo del nivel lesionado
- Parálisis en el hemicuerpo ipsilateral
- Pérdida de sensibilidad en hemicuerpo contralateral
- Pronóstico generalmente favorable con recuperación parcial o total
- Predomina en región cervical tras hiperextensión
- Pérdida de fuerza distal en manos más que en brazos
- Alteraciones sensitivas y posibilidad de recuperación funcional
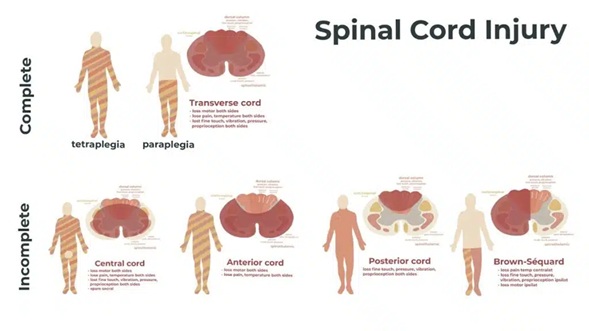
Clasificación del daño medular traumático https://chouneurosurgery.com/condition/spine-injuries/
Diagnóstico Traumatismo Vertebral
Medidas Iniciales
- Inmovilización en decúbito supino con camilla rígida
- Collarín cervical para prevenir movimientos de flexión, extensión, lateralización y rotación
Exploración Neurológica
- Evaluación de fuerza y sensibilidad de los cuatro miembros
- Valoración de reflejos osteotendinosos y cutáneos
Pruebas Radiológicas
- Radiografía (Rx): primera línea, rápida y accesible
- TAC raquídeo: reconstrucción tridimensional y análisis detallado de fragmentos óseos
- Resonancia magnética (RM): evalúa médula, ligamentos, hematomas y compresión medular
Clasificaciones de las lesiones vertebrales
Para orientar la toma de decisiones terapéuticas, existen diferentes clasificaciones de las lesiones vertebrales que ayudan al neurocirujano a valorar:
- El tipo de lesión.
- El mecanismo traumático.
- El grado de estabilidad de la columna.
- La indicación de tratamiento conservador o quirúrgico.
Una de las clasificaciones más utilizadas es la clasificación AO Spine, que proporciona un marco estructurado y estandarizado para la evaluación y el tratamiento de las lesiones traumáticas de la columna vertebral, facilitando una toma de decisiones basada en criterios objetivos.

Tratamiento de las lesiones vertebrales y medulares
El tratamiento de las lesiones de la columna vertebral y de la médula espinal debe iniciarse de forma precoz y coordinada, incluso antes de disponer de un diagnóstico definitivo, con el objetivo de prevenir el empeoramiento neurológico y preservar la función medular.
Medidas iniciales de estabilización y control del dolor
Desde las fases iniciales del manejo del paciente se recomienda:
- Inmovilización cervical y de la columna dorsal y lumbar, iniciada incluso en el ámbito prehospitalario, para evitar movimientos que puedan agravar una posible lesión vertebral o neurológica.
- Tratamiento farmacológico analgésico y antiinflamatorio, destinado al control del dolor en la zona afectada y a la reducción del componente inflamatorio asociado a la lesión.
Estas medidas iniciales son fundamentales para proteger la médula espinal mientras se completa el estudio diagnóstico.
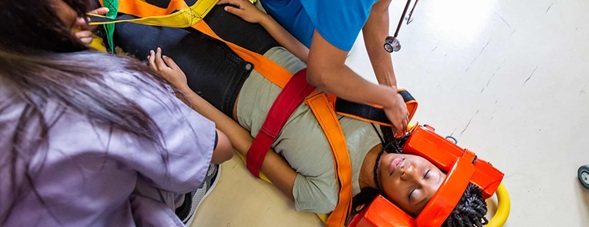
Mantenimiento de la perfusión y oxigenación medular
En los casos en los que existe daño de la médula espinal, uno de los pilares fundamentales del tratamiento consiste en garantizar un aporte adecuado de oxígeno y nutrientes a través del torrente sanguíneo. Para ello es imprescindible:
- Mantener la presión arterial en valores adecuados, evitando episodios de hipotensión que puedan comprometer la perfusión medular.
- Asegurar una oxigenación correcta, recurriendo a oxigenoterapia si fuera necesario.
- Emplear medicación vasopresora en situaciones en las que no se alcanzan los objetivos hemodinámicos deseados.
Asimismo, se debe realizar un control riguroso de cualquier hemorragia secundaria a heridas o traumatismos asociados. En caso de pérdidas sanguíneas significativas, puede ser necesario recurrir a transfusiones de sangre, con el objetivo de mantener una adecuada perfusión de la médula espinal y reducir el riesgo de lesión neurológica secundaria.
Tratamiento quirúrgico urgente en caso de compresión medular
Cuando existe compresión de la médula espinal, esta constituye una urgencia neuroquirúrgica. Las causas más frecuentes de compresión incluyen:
- Hematomas epidurales o subdurales.
- Fragmentos óseos desplazados.
- Dislocaciones o luxaciones vertebrales.
En estos casos se requiere una intervención quirúrgica urgente dirigida a eliminar la causa de la compresión medular. El tratamiento quirúrgico puede incluir:
- Evacuación del hematoma.
- Retirada de fragmentos óseos que comprimen la médula espinal o las raíces nerviosas.
- Realineación vertebral.
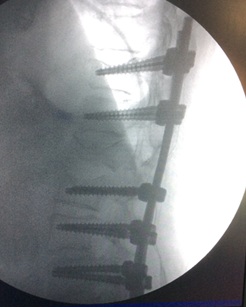
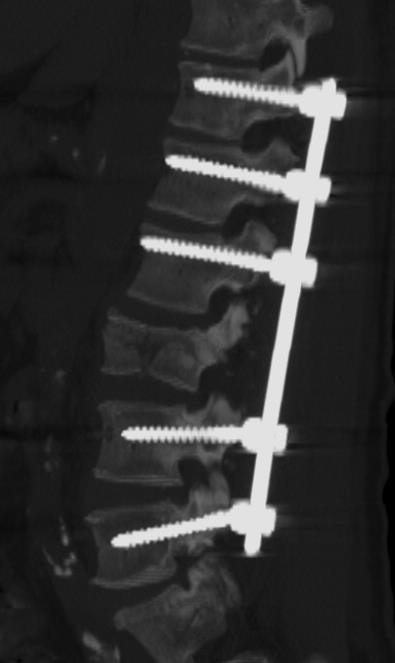
- Fijación de las vértebras mediante sistemas de instrumentación con tornillos y barras.
El objetivo de la cirugía es descomprimir las estructuras neurológicas y restaurar la estabilidad de la columna vertebral.
Manejo de la inestabilidad vertebral sin compresión medular
En aquellos casos en los que las pruebas de imagen no muestran una compresión directa de la médula espinal, pero sí evidencian inestabilidad mecánica entre las vértebras, el tratamiento se individualiza según la gravedad y el pronóstico.
Las opciones incluyen:
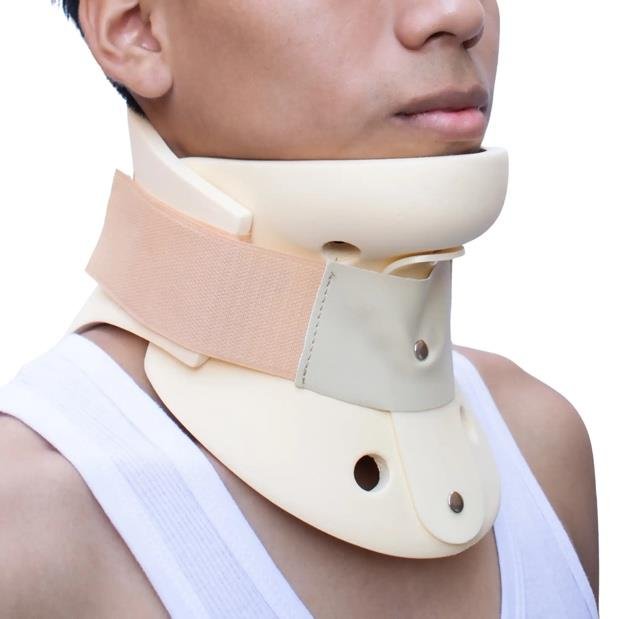
- Inmovilización externa mediante collarines cervicales o corsés rígidos, cuando se considera que la estabilización temporal puede favorecer una evolución favorable.
- Seguimiento clínico y radiológico estrecho para valorar la respuesta al tratamiento conservador.
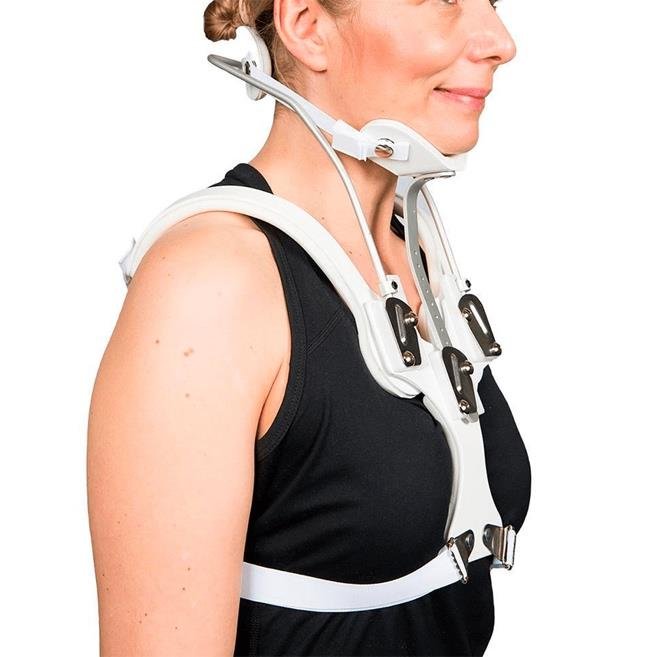
Si no se prevé una mejoría adecuada con estas medidas o existe riesgo de deterioro neurológico, se indica una intervención quirúrgica de estabilización vertebral, utilizando sistemas de fijación con tornillos.
Técnicas Quirúrgicas
La elección entre técnicas quirúrgicas abiertas o técnicas cerradas percutáneas depende de las necesidades clínicas específicas del paciente y del tipo de lesión vertebral.
Técnicas quirúrgicas abiertas
Las técnicas abiertas están indicadas cuando se requiere acceso directo al canal raquídeo, especialmente para:
- Extracción de fragmentos óseos.
- Reparación de las membranas meníngeas.
- Intervenciones directas sobre la médula espinal.
Técnicas quirúrgicas cerradas
Tienen como objetivo la inmovilización de los segmentos vertebrales mediante la inserción de tornillos pediculares.
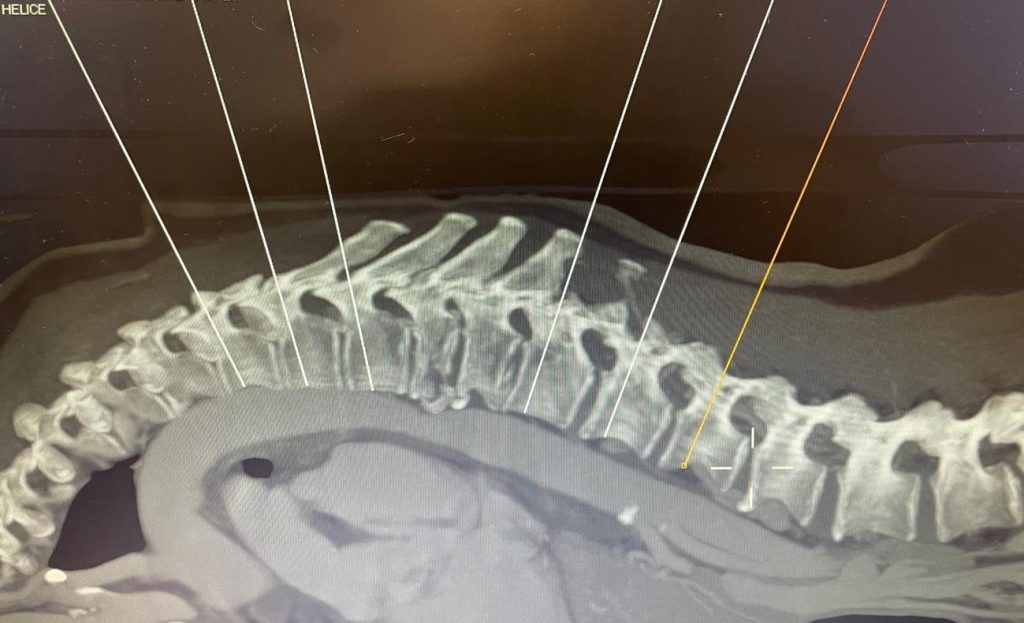
Cirugía de la columna cervical
En la región cervical, se emplean distintos abordajes quirúrgicos según el caso:
- Abordaje anterior
- Abordaje posterior
- Abordaje combinado
El abordaje cervical anterior permite que, tras la reducción de una luxación cervical habitualmente realizada mediante tracción:
- Realizar la extirpación del disco intervertebral.
- En casos seleccionados, la resección del cuerpo vertebral.
Posteriormente, se implantan dispositivos de estabilización vertebral, como:
- Cajas intersomáticas: en sustitución de los discos intervertebrales. Buscan la fusión entre los cuerpos vertebrales.
- Cilindros: tras la extirpación de un cuerpo vertebral fracturado, éste es sustituido por cilindros generalmente de titanio y rellenos de hueso.
- Placas anteriores: Fijadas con tornillos a los cuerpos vertebrales que estabilizan uno o varios segmentos vertebrales cervicales involucrados.
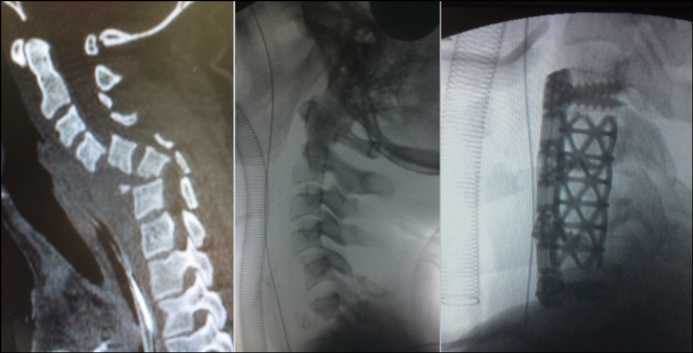
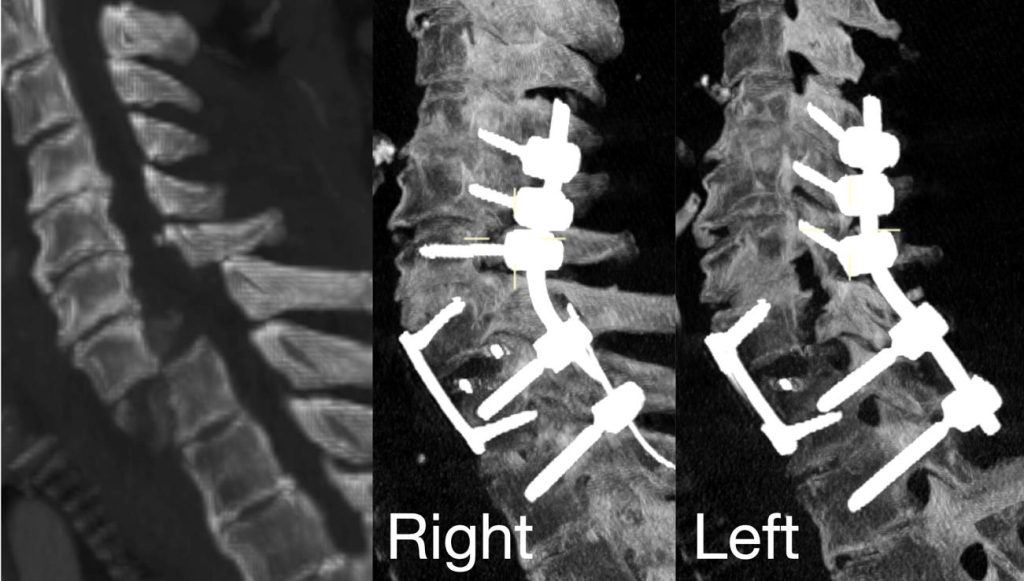
El abordaje posterior cervical se utiliza principalmente para:
- La evacuación de hematomas intrarraquídeos.
- La fijación vertebral mediante tornillos en las masas laterales.
El abordaje cervical combinado se utiliza en los casos más graves en los que es necesario una reducción mayor y estabilización más firme de los elementos vertebrales.
Cirugía de la columna dorsal y lumbar
En las regiones dorsal y lumbar, el abordaje posterior es el más utilizado para el tratamiento de lesiones vertebrales traumáticas, ya que permite:
- La descompresión de la médula espinal.
- La descompresión de las raíces nerviosas de la cola de caballo.
- La estabilización de los segmentos vertebrales afectados mediante fijación con tornillos.
- Con frecuencia se utilizan técnicas percutáneas mínimamente invasivas.